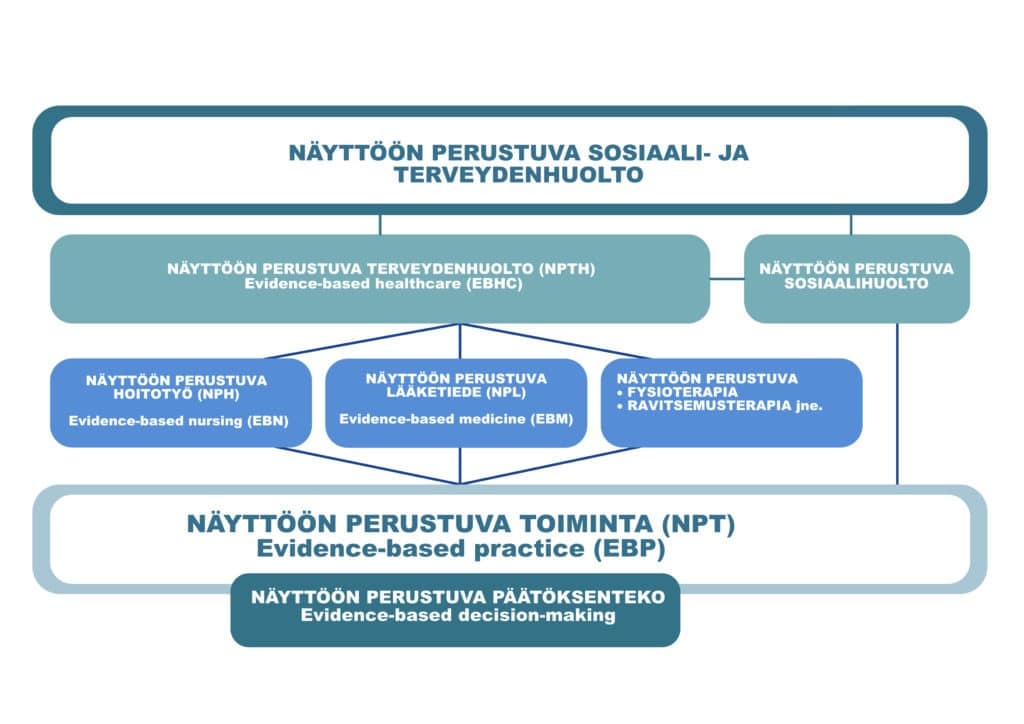
Näyttöön perustuva sosiaali- ja terveydenhuolto
Miksi sosiaali- ja terveydenhuollon tulee perustua näyttöön ja mitä se tarkoittaa?
Näyttöön perustuvassa sosiaali- ja terveydenhuollossa potilaiden ja asiakkaiden hoitoa, hoivaa, terveyden edistämistä, sairauksien ennaltaehkäisyä ja kuntoutusta koskevat päätökset ja ammattilaisten käytännöt perustuvat parhaaseen saatavilla olevaan tietoon eli näyttöön* (Kuvio 1).
Toteutuessaan tämä tarkoittaa sitä, että ammattilaisilla on yhtenäiset, ajantasaiseen näyttöön perustuvat hoidon perusteet eivätkä toimintatavat vaihtele perusteettomasti. Hoitopäätökset tehdään kuitenkin aina yhdessä potilaan, asiakkaan ja hänen läheistensä kanssa yksilölliset tarpeet ja tilanne huomioiden. Tarvittaessa ratkaisuja pohditaan myös moniammatillisessa tiimissä.
Näyttöön perustuvan toiminnan tavoitteena on varmistaa, että sosiaali- ja terveydenhuollon käytännöt ovat vaikuttavia, asiakkaille ja potilaille merkityksellisiä sekä käytännössä toimivia ja tarkoituksenmukaisia. Yhtenäisten, näyttöön perustuvien käytäntöjen kehittäminen parantaa hoidon tuloksia ja edistää laadukasta, turvallista ja tasalaatuista palvelua. Samalla se tukee resurssien järkevää ja tehokasta käyttöä. Velvoite sosiaali- ja terveydenhuollon näyttöön perustuvaan toimintaan perustuu lainsäädäntöön1-4 ja ammattihenkilöstön eettisiin ohjeisiin5.
*Pohditko, mitä näyttö tarkoittaa? Voit lukea aiheesta lisää Sanasto-sivulta: LINKKI
Kuvio 1. Näyttöön perustuvan sosiaali- ja terveydenhuollon kokonaisuus
Toteutumisen edellytyksenä toimivat tukirakenteet ja yhteistyö
Sosiaali- ja terveydenhuollon ammattilaisten toiminnan perustaminen näyttöön vaatii toteutuakseen:
- Tukirakenteita ammattilaisten näyttöön perustuvan toiminnan tueksi, mm.
- toiminnan riittävät resurssit,
- näyttöön perustuvat hoitosuositukset ja toimintaohjeet
- täydennyskoulutus
- Yhteistyötä eri ammattiryhmien ja tieteenalojen välillä
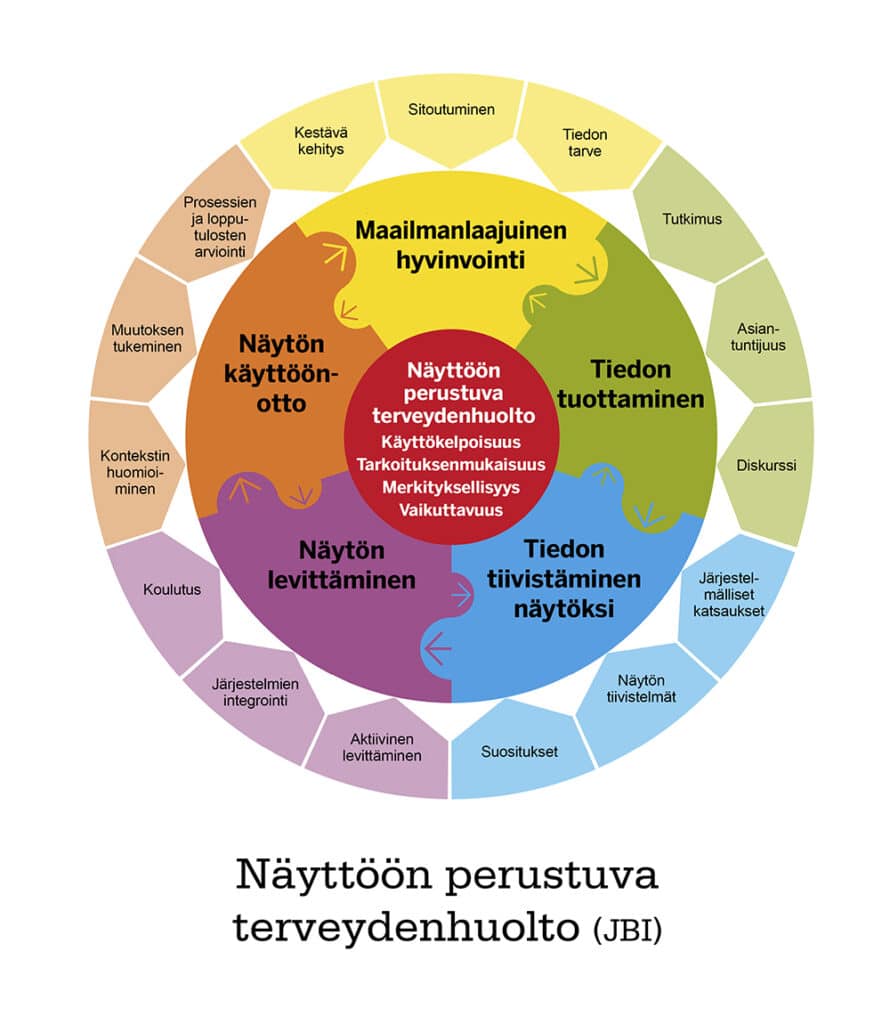
Näyttöön perustuvan sosiaali- ja terveydenhuollon toteutumisen edellytyksiä voidaan kuvata prosessina, joka pitää sisällään tiedon ja kehittämistarpeiden tunnistamisen, tutkimustiedon tuottamisen, tiedon tiivistämisen näytöksi, näytön levittämisen ja käyttöönoton6. Tätä prosessia kuvataan JBI:n Näyttöön perustuvan terveydenhuollon -mallissa (Kuvio 2).
Sosiaali- ja terveydenhuollon näyttöön perustuvuuden varmistamisessa kaikilla eri toimijoilla on keskeinen roolinsa ja tehtävänsä. Näitä toimijoita ovat esimerkiksi kliinisessä hoitotyössä toimivat hoitotyöntekijät kuten sairaanhoitajat ja lähihoitajat sekä kliinisen hoitotyön asiantuntijat, johtajat, tutkijat ja opettajat.7 Näyttöön perustuvan toiminnan toteutuminen edellyttää kaikkien toimijoiden välistä yhteistyötä, kykyä toiminnan kriittiseen arviointiin sekä valmiutta uudistua.
Kuvio 2. JBI:n Näyttöön perustuvan terveydenhuollon (NPTH) -malli
Pitkäjänteistä toimintaa hyötyjen saavuttamiseksi
Sosiaali- ja terveydenhuollon näyttöön perustuvuuden on todettu parantavan asiakkaiden hoidon tuloksia8, edistävän laadukasta ja turvallista hoitoa9,10 ja vähentävän terveydenhuollon kustannuksia8. Silti tutkimusnäytön käyttöönotossa on edelleen puutteita11,12. Syynä voivat olla esimerkiksi puutteet näyttöön perustuvan toiminnan tukirakenteissa13,14 tai toimintaan liittyvässä osaamisessa15. Uusien, näyttöön perustuvien käytäntöjen tai niiden käyttöönottoprosessien monimutkaisuus voivat osaltaan toimia näyttöön perustuvan toiminnan toteutumisen esteenä16,17.
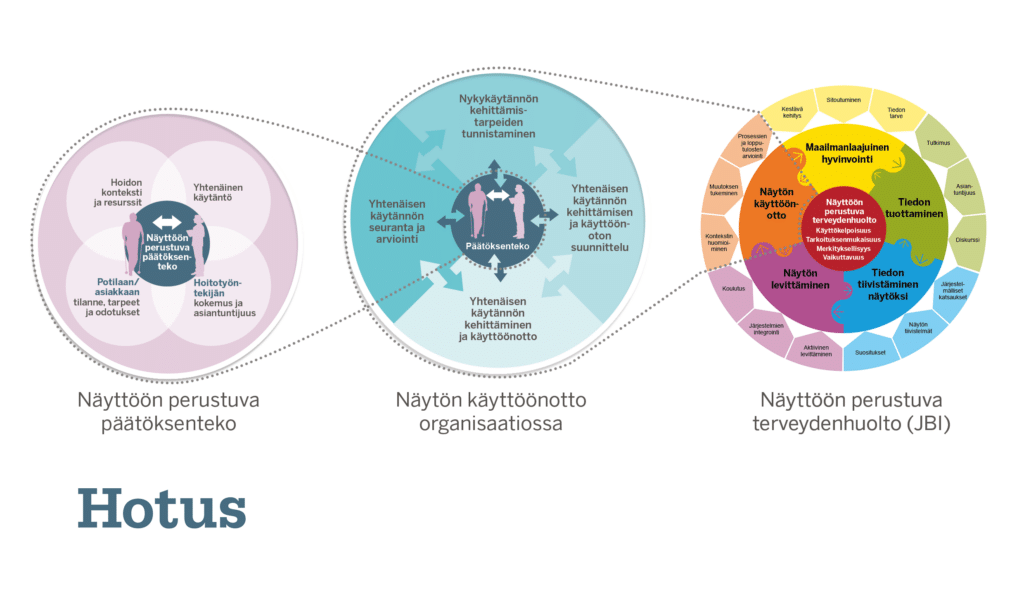
Sosiaali- ja terveydenhuollon näyttöön perustuvuuden vahvistaminen edellyttää pitkäjänteistä ja järjestelmällistä toimintaa, sekä laaja-alaista näyttöön perustuvan toiminnan tukirakenteiden varmistamista. Keskeistä on myös suunnitelmallisuus näyttöön perustuvien käytäntöjen onnistuneen käyttöönoton varmistamiseksi.18 Suunnittelun ja tarvittavien tukirakenteiden arvioinnin tukena voidaan sosiaali- ja terveydenhuollon organisaatioissa hyödyntää esimerkiksi Hotuksen kehittämää FinYHKÄ-toimintamallia, joka ohjaa näyttöön perustuvien yhtenäisten käytäntöjen kehittämistä ja käyttöönottoa, ja tukee ammattilaisten näyttöön perustuvaa päätöksentekoa (kuvio 3). Voit lukea lisää FinYHKÄ-toimintamallista täältä: LINKKI.
Kuvio 3. Näyttöön perustuvaan päätöksentekoon johtava prosessi sosiaali- ja terveydenhuollossa
Video – Mitä on näyttöön perustuva terveydenhuolto? (YouTube)
Voit lukea lisää JBI:n Näyttöön perustuvan terveydenhuollon mallista (englanniksi) JBI Globalin sivuilta: LINKKI
Lähteet:
- Finlex®. Ajantasainen lainsäädäntö: Terveydenhuoltolaki 1326/2010. Saatavilla: https://finlex.fi/fi/laki/ajantasa/2010/20101326 , 2010.
- Finlex®. Ajantasainen lainsäädäntö: Laki terveydenhuollon ammattihenkilöistä 559/1994. Saatavilla www.finlex.fi/fi/laki/ajantasa/1994/19940559, 1994.
- Finlex®. Ajantasainen lainsäädäntö: Laki potilaan asemasta ja oikeuksista 785/1992. Saatavilla https://www.finlex.fi/fi/laki/ajantasa/1992/19920785, 1992.
- Finlex®. Ajantasainen lainsäädäntö: Laki hyvinvointialueesta 611/2021. Saatavilla: https://www.finlex.fi/fi/lainsaadanto/2021/611 , 2021.
- ETENE 2001. Terveydenhuollon yhteinen arvopohja, yhteiset tavoitteet ja periaatteet. Saatavissa Etenen sivuilta
- Jordan Z, Lockwood C, Aromataris E, Munn Z. 2016. The updated JBI model for evidence-based healthcare. The Joanna Briggs Institute.
- Hotus. 2022. FinAME-asiantuntijuusmalli™. Hoitotyön tutkimussäätiö. Saatavilla: https://hotus.fi/tutkimusnaytto-kayttoon/.
- Connor L, Dean J, McNett M, Tydings DM, Shrout A, Gorsuch PF, Hole A, Moore L, Brown R, Melnyk BM, Gallagher-Ford L. Evidence-based practice improves patient outcomes and healthcare system return on investment: Findings from a scoping review. Worldviews on Evidende Based Nursing 2023; 20(1): 6–15.
- Emparanza JI, Cabello JB, Burls AJE. Does evidence-based prac tice improve patient outcomes? An analysis of a natural experiment in a Spanish hospital. Journal of Evalua tion in Clinical Practice 2015; 21(6): 1059–1065.
- Ost K, Blalock C, Fagan M, Sweeney KM, Miller-Hoover SR. Aligning orga nizational culture and infrastructure to support evidence-based practice. Cri tical care nurse 2020; 40(3): 59–63.
- Braithwaite J, Glasziou P, Westbrook J. The three numbers you need to know about healthcare: the 60-30 10 Challenge. BMC Medicine 2020; 18(1): 102.
- Westerlund A, Sundberg L, Nilsen P. Implementation of implementation science knowledge: The research practice gap paradox. Worldviews on Evidence-Based Nursing 2019; 16(5): 332–334.
- Hanney SR, Castle-Clarke S, Grant J, Guthrie S, Henshall C, Mestre Ferrandiz J, Pistollato M, Pollitt A, Sussex J, Wooding S. How long does biomedical research take? Studying the time taken between biomedical and health research and its trans lation into products, policy, and practice. Health Research Policy and Systems 2015; 13: 1.
- Melnyk BM. The current research to evidence-based practice time gap is now 15 instead of 17 years: Urgent action is needed. Worldviews on Evidence-Based Nursing 2021; 18(6): 318–319.
- Furuki H, Sonoda N, Morimoto A. Factors related to the knowledge and skills of evidence-based practice among nurses worldwide: A scoping review. Worldviews on Evidence Based Nursing 2023; 20(1): 16–26.
- Moullin JC, Sabater-Hernández D, Fernandez-Llimos F, Benrimoj SI. A systematic review of implementation frameworks of innovations in health care and resulting generic implemen tation framework. Health Research Policy and Systems 2015; 13(1): 16.
- Rapport F, Clay-Williams R, Churruca K, Shih P, Hogden A, Braithwaite J. The struggle of translating science into action: Foundational concepts of implementation science. Journal of Evaluating Clinical Practice 2018; 24(1): 117–126.
- Hotus. 2024. Näyttöön perustuvien yhtenäisten hoitotyön käytäntöjen kehittäminen ja käyttöönotto. Käsikirja FinYHKÄ-toimintamallin™ käyttöön. Hotus-käsikirja 2/2024. Kirjoittajat: Holopainen A, Siltanen H, Parisod H. Hoitotyön tutkimussäätiö. Saatavilla: https://hotus.fi.
